補助人工心臓
VENTRICULAR ASSIST DEVICE
補助人工心臓とは
補助人工心臓(VAD)は弱り切った心臓のポンプ機能を補助する装置です。
十分な薬物治療や大動脈内バルーンパンピング(IABP)・経皮心肺補助(PCPS)などの循環補助装置を用いても、十分な血液循環が得られず生命や臓器機能を保つことが困難と判断された場合、VAD装着が検討されます。VADには「体外式」と「植込型」の2種類の治療が存在します。植込型はポンプが体内に収納されるため、内科治療のみでは病院のベッドからも起きられず、横になっているのも苦しいような重症心不全の患者さんが、歩いて自宅に帰ることができるようになります。
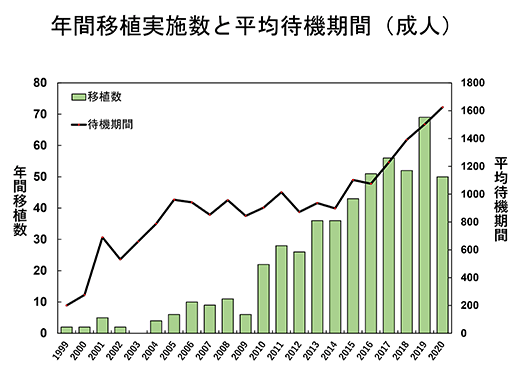
一方、心臓移植待機期間は年々長期化しています。移植待機の間に植込型VAD関連合併症による再入院や後遺症が生じることがあります。当院では、患者さんとそのご家族を中心とした、しっかりとした患者サポート体制を作り、より安全な移植待機を目指しています。
補助人工心臓の使用目的
VADの使用には大きく分けて以下の3つの目的があります。
- 移植までの橋渡しとしての医療(bridge to transplantation: BTT)
- 通常の内科治療では生命維持が難しい患者さんに対して、心臓移植を受けるまでの間VADで補助を行う橋渡しの治療。
- 心機能が回復するまでの橋渡しとしての医療(bridge to recover: BTR)
- VAD補助しながら内科治療を行い心臓の機能が回復した場合には機械的補助を中止する、心機能回復までの橋渡しの治療。
- 長期在宅補助人工心臓治療(destination therapy: DT)
- 上記1、2には該当せず、末期重症心不全状態に対する終末期医療として、植込型VAD(Heartmate3)で循環補助を続ける治療。
日本では、2021年4月より保険収載(実施施設は7施設に限定)され、2023年7月より当施設でも実施できるようになりました。
上記、1.BTTと同等の適応検討が必要です。